Tratamentos
Mal formações congênitas


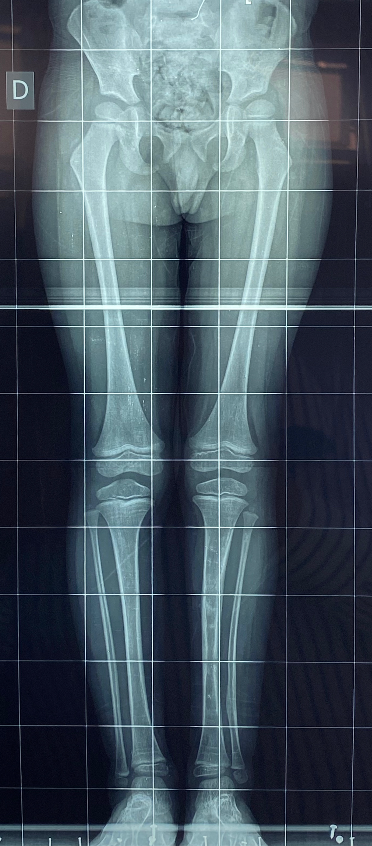

As malformações congênitas exigem abordagem individualizada, considerando idade, potencial de crescimento e função. O plano terapêutico combina fisioterapia, órteses e, quando indicado, cirurgia reconstrutiva staged. Técnicas incluem epifisiodese para controle de crescimento, alongamento ósseo gradual com fixador externo ou haste motorizada, transferências tendíneas, osteotomias direcionadas e reconstrução articular. Em deficiências longitudinais, pode-se realinhar segmentos, estabilizar o quadril/joelho/tornozelo através de técnicas de reconstrução articular como Superhip, Superknee, Superankle e otimizar o apoio plantar. O objetivo é alinhar, equalizar comprimentos e melhorar a marcha, preservando o máximo de tecido nativo e respeitando marcos de desenvolvimento.
Displasias ósseas




As displasias ósseas são alterações no crescimento e na estrutura dos ossos que podem causar deformidades, encurtamento dos membros superiores e inferiores e causam limitações de função e estética. Em casos mais graves, o osso cresce torto ou enfraquecido, exigindo tratamento especializado. O método de reconstrução óssea é a principal opção nesses casos. Ele utiliza fixadores externos, como o Ilizarov ou o TL-Hex, ou implantes internos que permitem corrigir deformidades e alongar o osso de forma gradual e segura. Após um corte controlado (corticotomia), o osso é separado milímetro a milímetro, e o corpo forma novo tecido ósseo entre as partes, recuperando o alinhamento e o comprimento natural. Um exemplo é a displasia fibrocartilaginosa focal, em que parte do osso é substituída por tecido fibrocartilaginoso, causando encurvamento progressivo e encurtamento. O tratamento com reconstrução óssea permite realinhar o membro, restaurar o comprimento e melhorar a função. O objetivo final é reestabelecer a forma, o equilíbrio, o movimento, devolvendo ao paciente melhor qualidade de vida.
Já foram catalogadas 771 diferentes entidades associadas a 552 genes. Displasias esqueléticas genéticas representam um espectro amplo e crescente de condições que afetam principalmente a cartilagem de crescimento, o osso, os ligamentos e as articulações — conforme a 11ª revisão da Nosology of Genetic Skeletal Disorders: 2023 Revision. Embora a maioria dos casos envolva mutações em genes que regulam o crescimento endocondral, a morfogénese óssea e a matriz extracelular (por exemplo mutações no gene FGFR3 ou COL2A1, responsáveis por displasias clássicas de encurtamento ósseo), há também uma subpopulação relevante de insuficiências de crescimento causadas por fatores endócrinos — como déficit de hormônio do crescimento, resistência ao GH/IGF-1 ou disfunções tiroideias — e de doenças sistêmicas (como doenças metabólicas ou de depósito) que secundariamente interferem no desenvolvimento esquelético. Compreender a etiologia genética, endócrina ou de outro mecanismo (ex: armazenamento lisossomal, excesso hormonal, metabolismo ósseo alterado) torna-se fundamental para o ortopedista, endocrinologista e cirurgião reconstrutor, uma vez que o tratamento, o prognóstico e o acompanhamento diferem vastamente conforme o mecanismo subjacente — e o simples termo “nanismo” ou “encurtamento de membros” pode englobar condições radiologicamente, geneticamente e funcionalmente muito distintas.
Acondroplasia








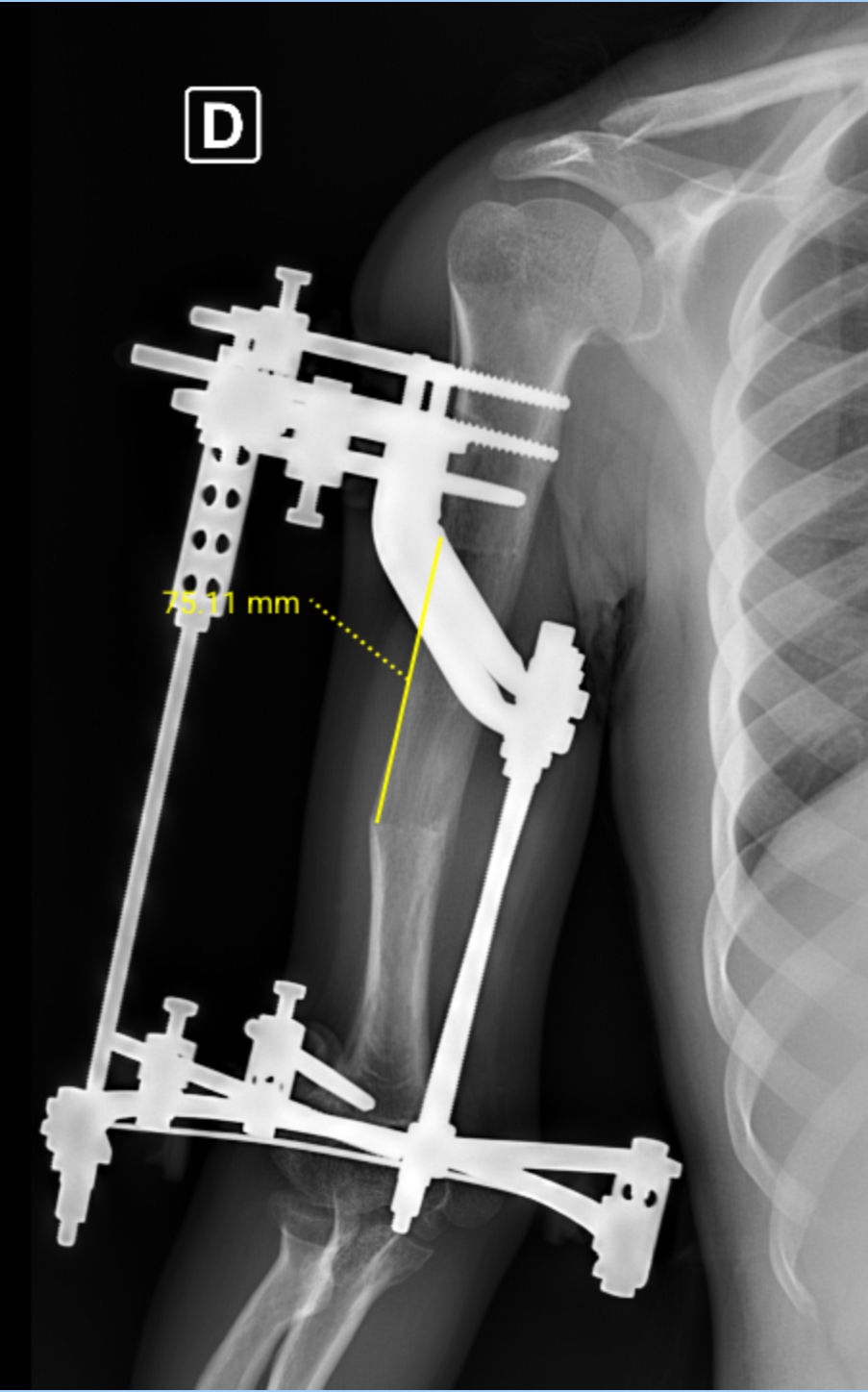


A acondroplasia é a displasia mais comum e uma condição genética que causa alterações no crescimento dos ossos longos, resultando em baixa estatura e membros encurtados, mas desenvolvimento intelectual preservados. Podem ocorrer deformidades e limitação da marcha e dos membros superiores. O tratamento pode ser medicamentoso e cirúrgico, conforme a idade e a gravidade. Já existem medicamentos como o vosoritide, que atuam diretamente sobre o crescimento ósseo, estimulando o alongamento das cartilagens de crescimento e reduzindo o ritmo de deformidades em crianças. Nos casos com encurtamento mais acentuado ou deformidades já estabelecidas, o tratamento cirúrgico é o mais indicado. As opções incluem o método de reconstrução óssea com fixadores externos (como o monolateral e o hexapodal) ou o uso de hastes motorizadas de alongamento intraósseo, que permitem alongar o osso de forma controlada e discreta, sem estrutura externa visível. Ambos os métodos utilizam o princípio biológico da distração osteogênica, em que o osso é gradualmente separado após uma osteotomia, formando novo tecido ósseo. O objetivo do tratamento é melhorar a proporção corporal, corrigir deformidades, ampliar a função dos membros com maior independência e qualidade de vida.
Doenças osteometabólicas




Doenças como raquitismo, osteogênese imperfeita, osteomalácia, doenças hormonais e osteodistrofia renal alteram qualidade óssea e eixos. O cuidado integra tratamento clínico (correção de cálcio, fósforo, vitamina D, bisfosfonatos quando indicados) e cirurgia. Osteotomias guiadas por eixo mecânico, implantes intramedulares telescópicos em pediatria e fixação externa para correções graduais são recursos frequentes. Planejamento considera idade óssea, fises ativas e risco de refraturas. Fisioterapia, controle de dor e suplementação sustentam a consolidação. O objetivo é alinhar, reduzir dor e melhorar a marcha, equilibrando estabilidade mecânica com metabolismo ósseo otimizado.
Alongamento ósseo estético


Esta ilustração tem caráter exclusivamente informativo e não representa resultados individuais. O procedimento deve ser indicado e acompanhado por médico especialista.
O alongamento estético é indicado após avaliação criteriosa, estabilidade emocional e entendimento dos riscos. O planejamento define metas realistas (geralmente 5–8 cm) por segmento, ritmo de distração e impacto biomecânico. Empregam-se hastes intramedulares motorizadas ou fixador externo com distração gradual, respeitando 1 mm/dia fracionado. Fisioterapia intensiva previne contraturas e mantém alinhamento. Suplementação nutricional, controle de dor e acompanhamento radiográfico garantem regenerado de qualidade. A decisão é compartilhada e exige adesão rigorosa; complicações possíveis incluem atraso de consolidação, rigidez, dor neuropática e desequilíbrios patelofemorais, monitorados e tratados precocemente.
Osteointegração em amputados



A osteointegração é uma técnica cirúrgica que fixa diretamente um implante metálico ao osso residual, conectando-o à prótese sem a necessidade de soquete. O objetivo do procedimento é restabelecer a ligação anatômica e funcional entre o esqueleto e o componente protético, oferecendo maior conforto, controle motor e sensação proprioceptiva natural (osseoperception). A cirurgia ocorre em duas etapas: na primeira, realiza-se o preparo do canal ósseo e a inserção do implante; na segunda, após a integração óssea, é acoplado o conector percutâneo que liga o implante à prótese externa. É indicada para pacientes com dor no uso do soquete, pele sensível ou dificuldade de suspensão da prótese. Entre os benefícios estão a melhora do controle e da mobilidade, redução da irritação cutânea e maior naturalidade nos movimentos. Os riscos incluem infecção no trajeto cutâneo, afrouxamento do implante e fraturas do osso residual. A reabilitação é gradual e foca em treinar carga axial, equilíbrio e adaptação funcional.
Braquimetatarsia e displasias dos pés
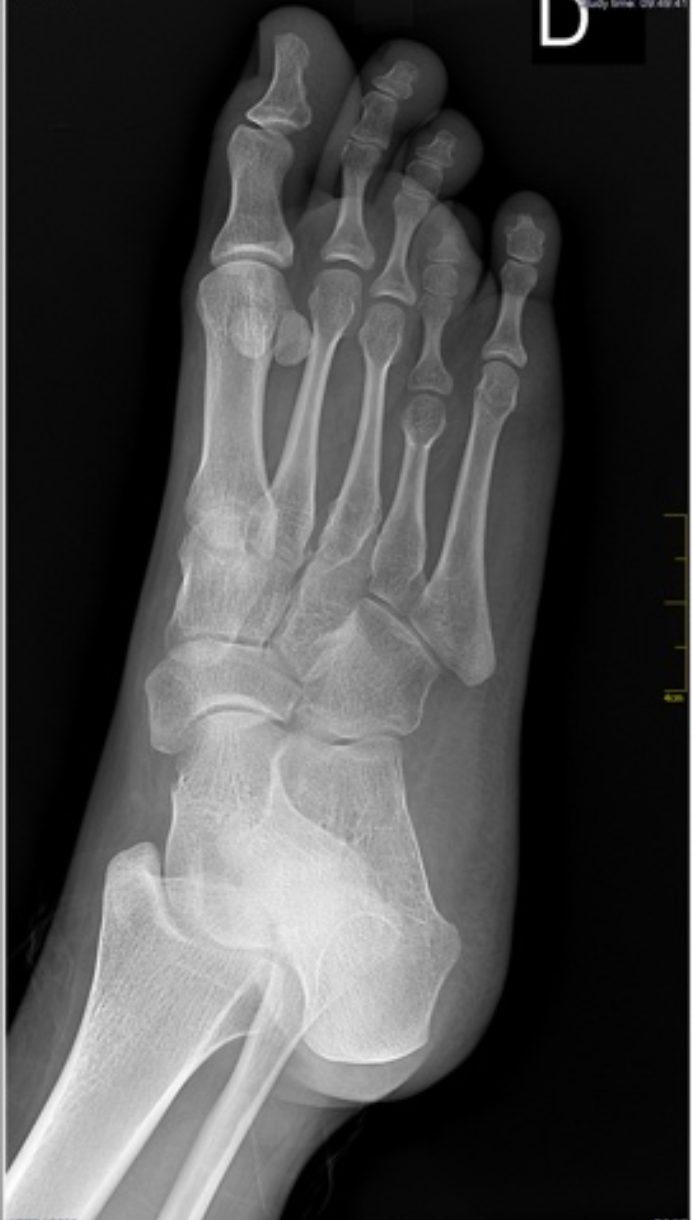



A braquimetatarsia provoca encurtamento metatarsal, sobrecarga e desconforto estético/funcional. O manejo pode ser conservador com palmilhas e calçados adequados, porém casos sintomáticos indicam alongamento metatarsal. Técnicas incluem osteotomia com enxerto intercalar e fixação, ou alongamento gradual por mini-fixador externo, permitindo ganhos controlados e adaptação de partes moles. Em displasias associadas, avalia-se alinhamento do retropé/antepé e corrige-se deformidades concomitantes. O planejamento cuidadoso de comprimento e arco plantar visa distribuir cargas, aliviar dor e melhorar o uso de calçados e a estética, com reabilitação e retorno progressivo.
Pé torto congênito ou sindrômico




O tratamento padrão do pé torto congênito idiopático inicia com o protocolo de Ponseti: manipulações seriadas, gessos semanais e tenotomia do Aquiles quando necessário, seguidos por órtese para manutenção. Em casos sindrômicos ou rígidos, podem ser necessárias liberações posteromediais, osteotomias ou correções graduais com fixador externo hexapodal para alinhamento tridimensional. A meta é alcançar pé plantígrado, indolor e funcional, preservando mobilidade. A adesão à órtese é crucial para evitar recidivas. Fisioterapia, acompanhamento de marcha e ajustes ortopédicos ao crescimento completam o cuidado longitudinal da criança.
Rigidez e contraturas articulares


Rigidez articular decorre de imobilização prolongada, dor persistente, fibrose capsular e desequilíbrios musculotendíneos, causando perda de movimento e dor mecânica. As causas adquiridas envolvem doenças reumatológicas (artrite reumatoide, psoriásica), sinovites infecciosas ou traumáticas, doenças metabólicas (diabetes, gota), sequelas de fraturas, cirurgias e imobilização prolongada. As formas congênitas, como a artrogripose múltipla congênita, resultam de anomalias musculoesqueléticas com rigidez e contraturas desde o nascimento. O tratamento inclui fisioterapia dirigida, analgesia e órteses dinâmicas. Persistindo limitações, indicam-se liberações artroscópicas, alongamentos tendíneos, capsulotomias ou fixadores articulados. Reabilitação intensiva e terapia manual favorecem o ganho funcional. O timing cirúrgico respeita a cicatrização e as metas funcionais, buscando recuperar mobilidade útil e indolor, prevenindo recidivas com exercícios domiciliares e retorno gradual às atividades.
Lesões associadas à infecção e osteomielite

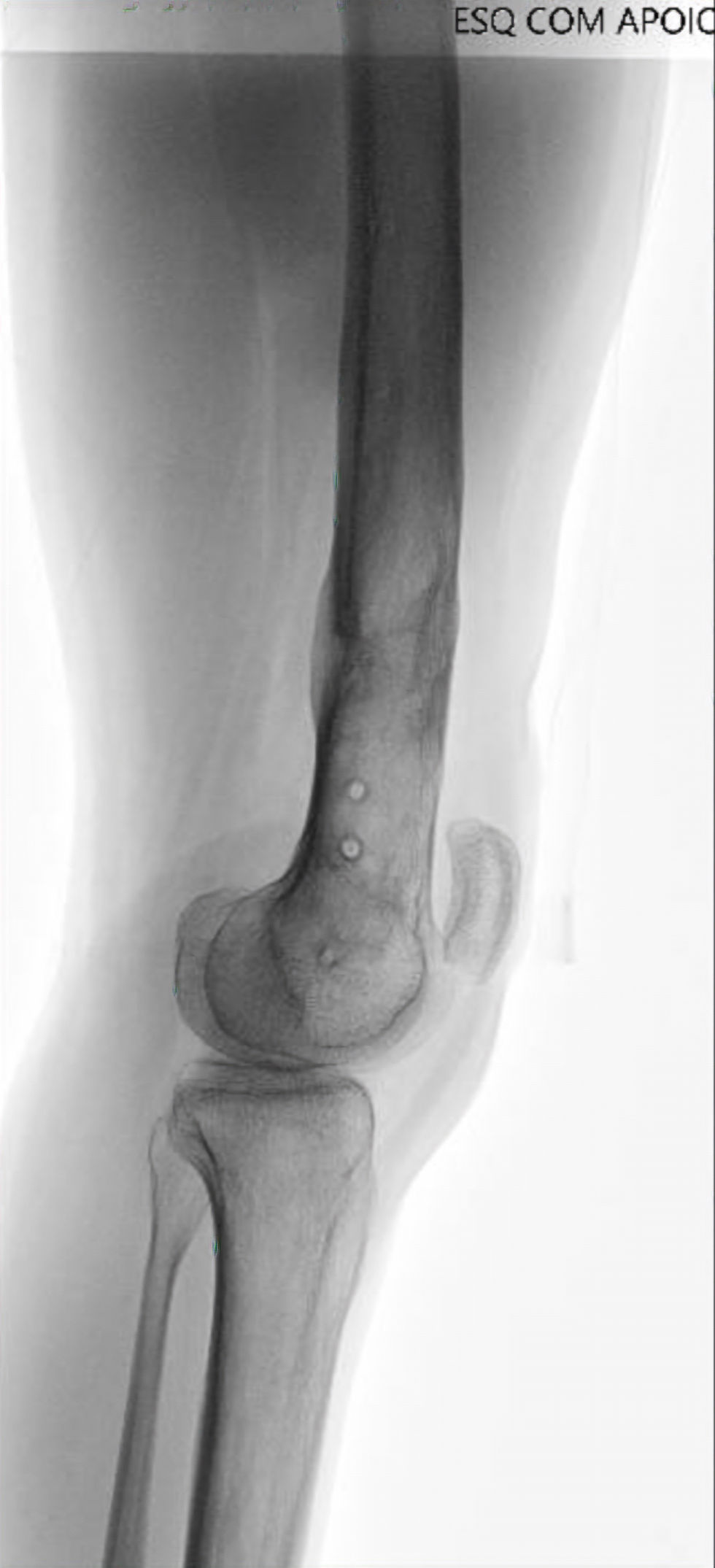
Quebra de implantes
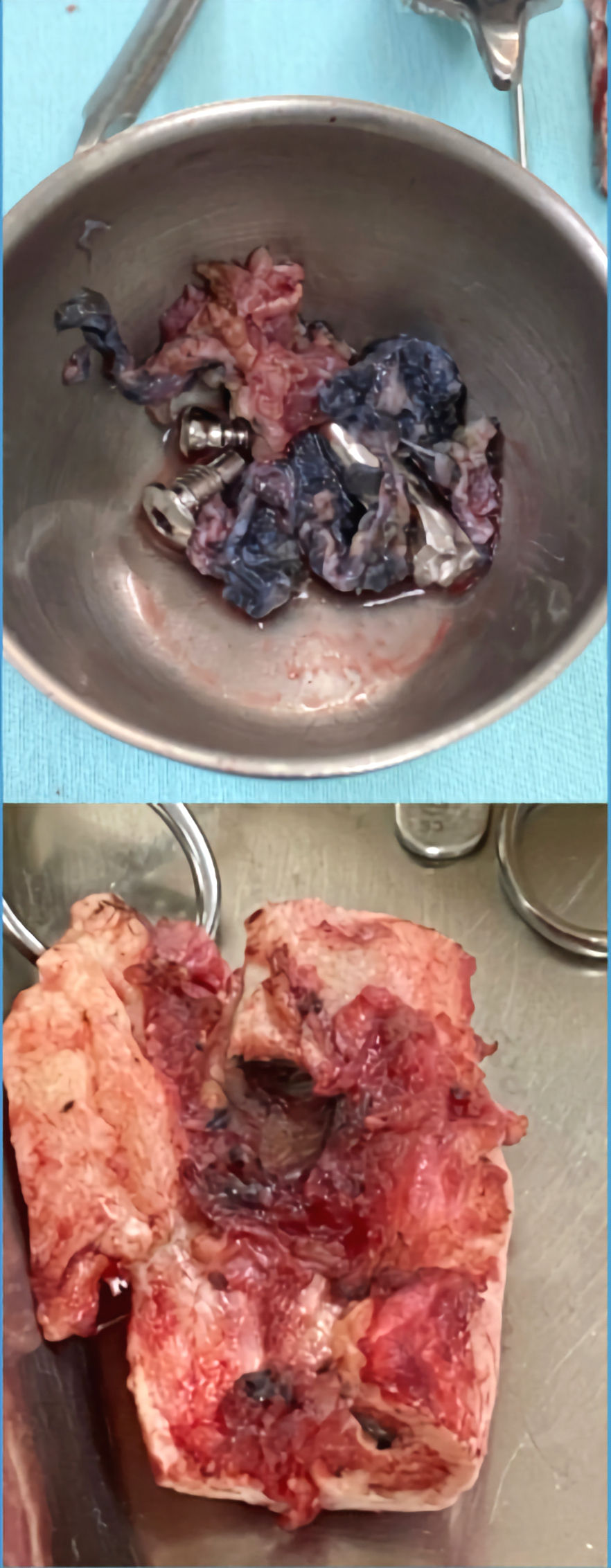

Quebra de implantes
A osteomielite requer controle infeccioso e reconstrução sequencial. O manejo inclui desbridamento amplo, culturas dirigidas, antibioticoterapia guiada, estabilização com fixador externo e preenchimento de cavidades com espaçadores temporários como cimento metilmetacrilato ou sulfato de cálcio com antibióticos locais, espaçadores permanentes como biovidro ou técnicas tipo Masquelet. Quando há defeitos segmentares, realizam-se transportes ósseos pelo método de Ilizarov ou enxertos estruturais autólogos. Cobertura de partes moles pode exigir retalhos. O tratamento é faseado: erradicar infecção, estabilizar, reconstruir osso e restaurar função. Protocolos de curativo, vigilância laboratorial e reabilitação monitorada reduzem recidivas e favorecem consolidação estável com apoio progressivo.
Fraturas sem consolidação (pseudoartroses)

Quebra do implante de fixação prévio



Quebra do implante de fixação prévio
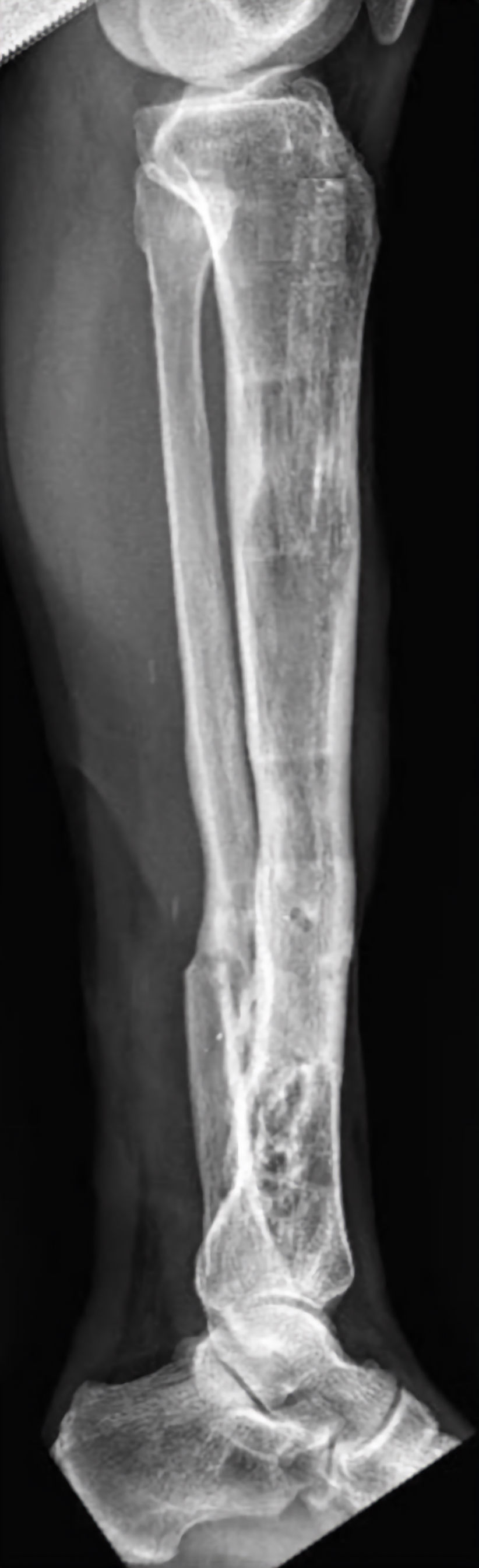
Dentre as mais desafiadoras condições da ortopedia, a pseudoartrose sempre estará entre as mais citadas entre os especialistas. A cronicidade da infecção, as deformidades residuais, a esclerose óssea do foco, a osteopenia, a rigidez articular e o longo tempo de tratamento são apenas alguns dos complicadores que geram graves implicações psicológicas, sociais e econômicas aos pacientes que a possuem. Exige identificar as causas: instabilidade, deficiência biológica, infecção ou falhas de alinhamento. O tratamento combina estabilização rígida (placas bloqueadas, haste intramedular ou fixador externo), correção de eixo e estímulo biológico com enxertos autólogo ou sintéticos. Em perdas segmentares, transporte ósseo por Ilizarov ou técnica de Masquelet são opções. Avaliam-se tabagismo, nutrição e metabolismo. Estimulação elétrica e ultrassônica podem auxiliar. O objetivo é consolidar com bom alinhamento e função, reduzindo a dor e restabelecendo a marcha.
Fraturas complexas
com lesão de partes moles




Nas fraturas de alta energia, prioriza-se o “damage control”: estabilização temporária com fixador externo, proteção de partes moles e planejamento tardio da fixação definitiva. Tomografia auxilia no desenho da fratura. As opções incluem placas bloqueadas, hastes intramedulares e, quando necessário, fixador circular para alinhamento gradual. Lesões cutâneas e musculares orientam timing cirúrgico e, se preciso, retalhos para cobertura. Profilaxia de infecção, analgesia, anticoagulação e fisioterapia precoce evitam complicações. O objetivo é alcançar consolidação anatômica com função preservada, respeitando a biologia óssea e a prioridade das partes moles.
Deformidade inveterada e encurtamento adquirido
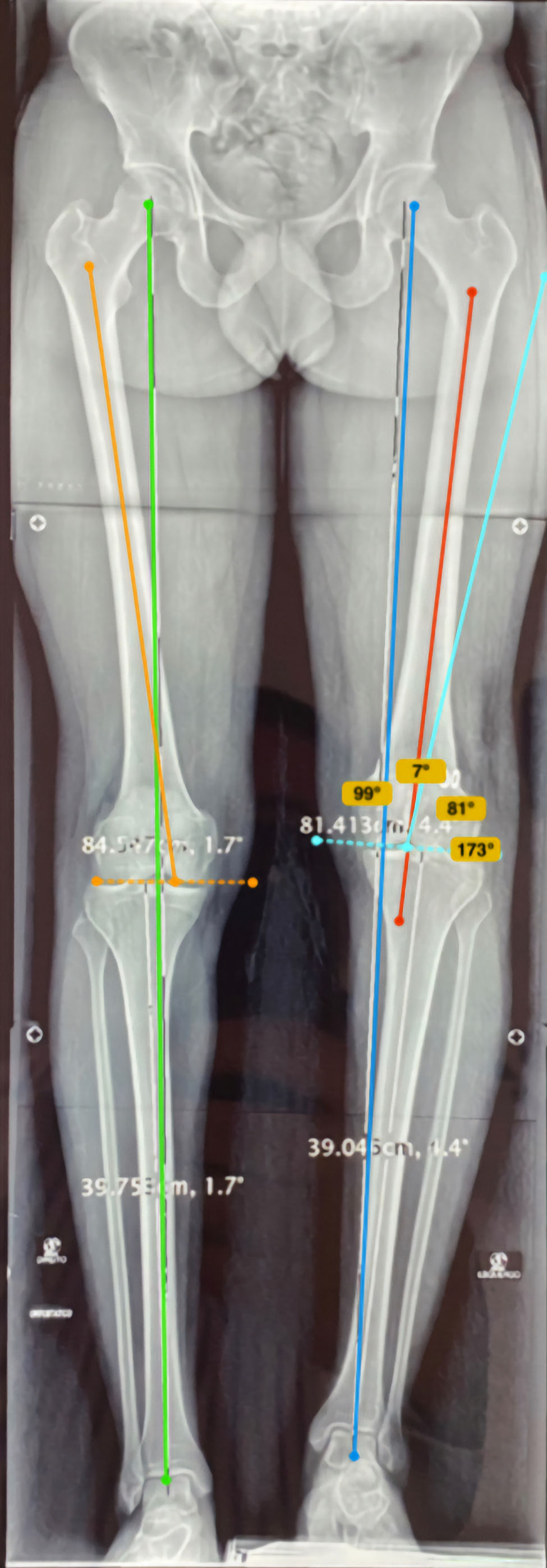


Deformidades crônicas combinam desvios multiplanares, encurtamento, rotação e rigidez articular. O tratamento começa com mapeamento 3D, estudo de eixo mecânico e avaliação de partes moles, nervos e vasos. Empregam-se osteotomias multiplanares, correção gradual com fixadores externos convencionais circulares, fixadores externos monolaterais e fixadores modernos auxiliados por softwares dedicados para ajustes milimétricos, ou correção aguda com placas/hastes quando as partes moles permitem. Enxertos estruturais ou substitutos bioativos auxiliam em perdas ósseas. Em casos com rigidez, liberações capsulares e alongamento muscular são associados. O foco é recuperar alinhamento, função e descarga indolor, com reabilitação intensiva e controle radiográfico seriado.
Deformidades pós-traumáticas



Correção final

Deformidades pós-traumáticas decorrem de consolidação viciosa, perda óssea, lesões ligamentares e assimetrias residuais. O tratamento inicia com análise clínica e radiográfica tridimensional, avaliação de eixo mecânico, rotação e comprimento, além do estado das partes moles. As opções incluem osteotomias corretivas percutâneas ou abertas, estabilização com fixador externo circular (método de Ilizarov) ou placas/hastes intramedulares, eventualmente associadas a enxertia óssea ou substitutos. Navegação por planejamento digital e guias impressos em 3D aumentam precisão. Reabilitação precoce e ajustes graduais permitem corrigir angulação, rotação e encurtamento com segurança funcional.
Artrodeses para salvamento



A artrodese é um procedimento cirúrgico indicado para salvar articulações gravemente comprometidas por dor intensa, deformidades e destruição completa da cartilagem ou falências de próteses por infecção. Quando outras opções — como próteses, osteotomias ou tratamentos conservadores — não oferecem mais benefício, a fusão óssea controlada se torna a alternativa mais segura e eficaz para devolver estabilidade ao membro afetado. As principais indicações incluem artrite avançada, infecções articulares com dano estrutural, sequelas de fraturas complexas, instabilidades crônicas e falhas de cirurgias prévias. Nesses cenários, a articulação perde a capacidade de funcionar adequadamente, gerando limitação importante da marcha e da carga, além de dor persistente. A artrodese permite corrigir alinhamentos, compensar perdas ósseas e restabelecer um apoio firme e confiável. O objetivo central do procedimento é eliminar a dor e restaurar o alinhamento biomecânico, permitindo que o paciente retome suas atividades com segurança. Ao unir os ossos de forma estável, elimina-se o atrito doloroso das superfícies articulares danificadas, cria-se um ambiente propício à cicatrização e, em casos infecciosos, permite-se o controle definitivo do foco de infecção. A articulação fusionada deixa de gerar movimento, mas passa a oferecer estabilidade sólida e previsível. Mesmo com a perda de mobilidade local, a função global do membro costuma melhorar significativamente. A marcha torna-se mais estável, o membro recupera capacidade de carga e as articulações adjacentes se adaptam de maneira natural, sem prejuízo importante das atividades do dia a dia. Por isso, a artrodese é considerada um procedimento de salvamento altamente eficaz, capaz de devolver qualidade de vida e segurança funcional a pacientes com lesões articulares graves e irreversíveis.
Técnicas
Técnica de alongamento ósseo com fixador externo sobre haste intramedular (LON)

O que é o LON?
É uma técnica de alongamento em que se combina, no mesmo tratamento, um fixador externo (por curto período) e uma haste intramedular bloqueada por dentro do osso. A ideia é usar o fixador apenas para “abrir” gradualmente o osso (distração) e usar a haste para estabilizar o membro durante e após o alongamento, encurtando o tempo com pinos e arcos na pele. Estudos e revisões apontam que o LON reduz o tempo de fixador externo e melhora o controle do eixo em relação ao uso do fixador externo isolado.
Por que o osso consegue alongar?
O alongamento aproveita a capacidade natural do osso de formar osso novo quando as duas metades são separadas lentamente após uma osteotomia (corte cirúrgico controlado). Esse princípio – chamado distração osteogênica – é a base de todos os métodos modernos de alongamento.
Passo a passo do LON
Veja as etapas Planejamento e seleção do caso 1. Avaliação clínica e radiológica, planejamento do eixo e da quantidade de alongamento; discussão de metas, riscos e reabilitação. 2. Cirurgia – fase inicial – Realiza-se uma corticotomia (osteotomia) em local planejado. – Introduz-se uma haste intramedular bloqueada no canal do osso (fêmur ou tíbia). – Monta-se um fixador externo (ex.: Ilizarov ou LRS) com os pinos percutâneos posicionados fora do trajeto da haste. Essa combinação simultânea é chamada de “fixação híbrida”. 3. Latência (início da cicatrização) – Período curto após a cirurgia (tipicamente ~1 semana) antes de começar a distração, permitindo a formação inicial do calo ósseo. 4. Distração (o “alongamento” propriamente dito) – O paciente/ equipe faz giros programados no fixador externo, várias vezes ao dia, para separar as metades do osso em ritmo baixo e constante (em protocolos clássicos, cerca de ~1 mm/dia, ajustado à idade, osso e qualidade do regenerado). – Fisioterapia ativa desde o início para manter mobilidade e alongar músculos/tecidos. 5. Retirada do fixador externo e consolidação com a haste – Quando se atinge o comprimento planejado e o osso novo está evoluindo bem, o fixador externo é removido. – A haste é bloqueada com novos parafusos e continua oferecendo estabilidade interna enquanto o osso “amadurece” e calcifica até consolidar completamente. Isso reduz muito o período com pinos na pele.




Técnica de alongamento ósseo com haste intramedular interna motorizada (ILN)

O que é a técnica ILN ?
O alongamento ósseo com haste motorizada representa uma evolução do método de Ilizarov — aplicando os mesmos princípios biológicos, mas com tecnologia interna e conforto superior.
O alongamento ósseo com haste motorizada intramedular é uma técnica moderna de reconstrução ortopédica que permite aumentar o comprimento do osso (geralmente fêmur ou tíbia) de forma interna, sem fixador externo visível.
A haste é implantada dentro do canal medular do osso e possui um mecanismo eletrônico motorizado, controlado por um sistema externo por radiofrequência (RF) ou ímã, que promove o alongamento progressivo e preciso.
Princípio de funcionamento
O método de Ilizarov continua aqui: osteotomia controlada + distração gradual → formação de osso novo (regenerado) no espaço criado.
A diferença é o mecanismo interno de distração, que substitui o uso de fixadores externos.
Principais indicações ortopédicas
-
Discrepância de comprimento dos membros inferiores (>2 cm)
-
Encurtamentos congênitos (mal formações congênitas leves e displasias ósseas leves)
-
Sequelas pós-fraturas ou infecções (pseudartroses consolidadas com encurtamento)
-
Alongamentos estéticos (casos selecionados e sob supervisão rigorosa)
-
Correções limitadas de deformidades associadas (quando o eixo permite correção intramedular)
Vantagens principais
-
Nenhum uso fixador externo (melhor conforto e estética)
-
Menor risco de infecção de trajeto de pinos
-
Menor dor e maior liberdade para o paciente
-
Retorno mais rápido às atividades cotidianas
Contraindicações e limitações
-
Infecção óssea ativa ou recente
-
Canal medular muito estreito (impossibilidade técnica de implante)
-
Distorções angulares complexas → preferir fixadores externos circulares (Ilizarov/hexapodal)
-
Osteopenia acentuada, distúrbios metabólicos ósseos
-
Falta de adesão ou entendimento do protocolo (o paciente precisa seguir o programa de distração com disciplina)
Passo a passo do ILN
Veja as etapas 1️⃣ Planejamento pré-operatório - Radiografias panorâmicas e tomografia para medir o membro e planejar o eixo. - Escolha do modelo e comprimento da haste. - Definição da zona da osteotomia e da meta de alongamento. 2️⃣ Cirurgia - Realizada sob anestesia, com o paciente em decúbito dorsal. - Introdução da haste motorizada no canal medular após fresagem. - Osteotomia minimamente invasiva (metafisária, preservando o periósteo). - Fixação da haste com parafusos proximais e distais. - Teste de funcionamento do motor interno com o controle externo. 3️⃣ Pós-operatório imediato - Fisioterapia e deambulação parcial iniciadas precocemente. - O paciente realiza o alongamento sob orientação médica. 4️⃣ Fase de distração (alongamento) - Início após 5–7 dias de latência. - Ativação com controle externo: 0,25 mm × 4/dia = 1 mm/dia. - Radiografias semanais para acompanhar regenerado e alinhamento. - Duração: cerca de 10 dias por centímetro desejado (ex.: 5 cm → ~50 dias). 5️⃣ Fase de consolidação - Interrompe-se a distração após atingir o comprimento planejado. - O osso novo se mineraliza gradualmente. - Carga parcial progressiva conforme densidade radiográfica. - Radiografias mensais até consolidação (≈ 1–2 meses/cm alongado). 6️⃣ Reabilitação - Fisioterapia diária: mobilidade articular, força e marcha. - Carga total e retorno às atividades geralmente 6 e 12 meses. 7️⃣ Retirada da haste Após consolidação completa e estabilidade do comprimento. Procedimento eletivo, minimamente invasivo, sob anestesia.